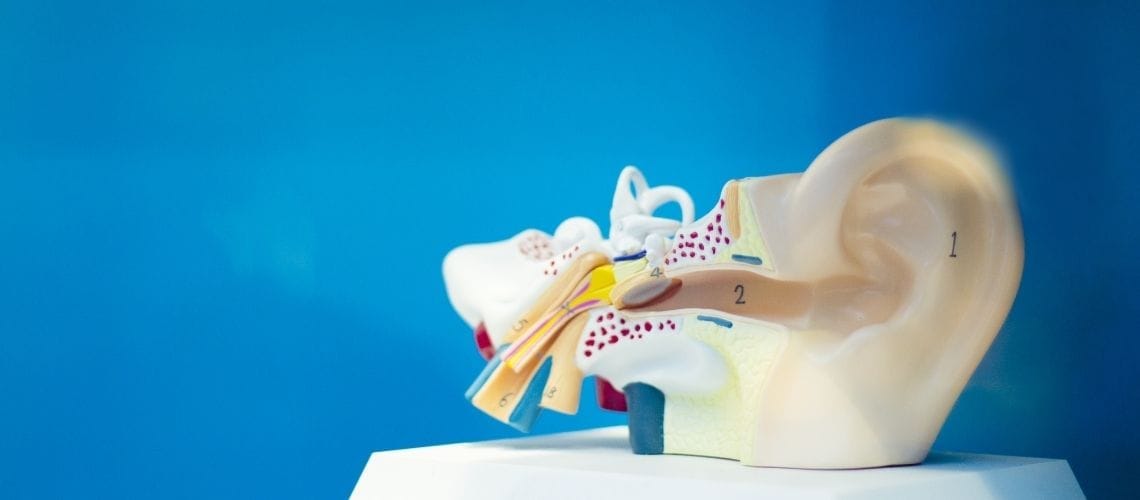
Le vertige postural-perceptif persistant (PPPD / 3PD) est un trouble chronique caractérisé par des étourdissements et un déséquilibre qui affectent négativement la qualité de vie d’une personne. Il apparaît généralement après un épisode vestibulaire aigu, tel qu’un trouble de l’oreille interne. Les symptômes s’intensifient lorsque la personne est debout, en mouvement ou exposée à des stimuli visuels intenses. Il est associé à des perturbations des mécanismes de contrôle de l’équilibre et du traitement sensoriel. Le PPPD peut affecter de manière significative la vie quotidienne d’un individu et nécessite un processus thérapeutique global.
Tandis que la rééducation vestibulaire comprend des exercices visant à améliorer l’équilibre, la TCC s’attaque aux schémas de pensée négatifs afin de soulager les symptômes. Elle aide les patients à faire face à l’anxiété liée au déséquilibre et à ses effets, tandis que les médicaments sont recommandés pour réguler la fonction de l’oreille interne et/ou prendre en charge les composantes psychologiques.
En outre, des méthodes innovantes telles que la réalité virtuelle et les thérapies par stimulation électrique comptent parmi les alternatives les plus adaptées pour le 3PD. Cette approche combinée est mise en œuvre dans le but de soulager les symptômes du patient et d’améliorer son fonctionnement au quotidien.
| Définition | Affection caractérisée par des étourdissements continus, une sensation de déséquilibre et une instabilité posturale. Elle survient généralement après un trouble vestibulaire ou un événement stressant. |
| Symptômes | Vertiges légers mais persistants, déséquilibre, aggravation des symptômes lors des mouvements, exacerbation dans les environnements bruyants ou bondés. |
| Méthodes de traitement |
– Rééducation vestibulaire : exercices visant à réentraîner l’équilibre et la perception du mouvement. – Thérapie cognitivo-comportementale (TCC) : pour la prise en charge de l’anxiété et du stress. – Traitement médicamenteux : les antidépresseurs tels que les ISRS/IRSN ou les anxiolytiques peuvent soulager les symptômes. |
| Exercices physiques | Exercices impliquant l’intégration sensorielle ainsi que des mouvements des yeux et de la tête. Des activités visant à améliorer l’équilibre sont mises en œuvre. |
| Facteurs de risque | Antécédents de troubles vestibulaires, troubles anxieux, stress et états post-traumatiques. |
| Complications | En l’absence de traitement, cela peut entraîner un isolement social, une dépression et des limitations importantes dans les activités quotidiennes. |
| Suivi et processus | Le traitement dure généralement de quelques semaines à plusieurs mois. Une approche multidisciplinaire est nécessaire. |
| Recommandations | Gestion du stress, exercice régulier et exposition progressive aux stimuli sensoriels. |
Quels sont les symptômes fréquents du PPPD ?
Le PPPD se manifeste par des symptômes tels que des vertiges durables et un déséquilibre. Cet état peut rendre les activités quotidiennes difficiles et entraîner, avec le temps, une baisse importante de la qualité de vie.
Les symptômes fréquents sont les suivants :
- Vertiges persistants et sensation permanente de déséquilibre
- Difficulté à maintenir l’équilibre
- Vertige sans véritable sensation de rotation
- Sensation de tangage ou d’instabilité
- Sensation d’être dans le vide ou de chute dans le vide
- Hypersensibilité aux stimuli visuels
- Inconfort à la vue de motifs visuels complexes
- Aggravation des symptômes lors des mouvements
Quelles sont les causes du PPPD et qui est à risque ?
Le PPPD résulte d’une combinaison de perturbations du système vestibulaire, de facteurs psychologiques et de certaines caractéristiques démographiques. Il se développe généralement après un trouble vestibulaire et affecte le système de traitement sensoriel de l’individu, entraînant des vertiges chroniques et des problèmes d’équilibre.
Déclencheurs vestibulaires :
- VPPB
- Névrite vestibulaire
- Maladie de Ménière
- Migraine vestibulaire
Les problèmes vestibulaires peuvent provoquer des erreurs dans le contrôle postural et l’adaptation sensorielle, facilitant ainsi le développement du PPPD.
Facteurs psychologiques :
- Anxiété
- Dépression
- Hypersensibilité aux sensations corporelles
- Stress chronique
Ces éléments psychologiques peuvent rendre une personne plus sensible aux mouvements et aux stimuli visuels.
Données démographiques :
- Âge : 30–50 ans
- Sexe : femmes
- Antécédents familiaux : antécédents de migraine ou de troubles vestibulaires
Ces facteurs, qui augmentent le risque de PPPD, peuvent varier en fonction des conditions biologiques et environnementales de l’individu. Le processus thérapeutique doit être personnalisé en fonction des besoins de chaque personne.
Comment le PPPD est-il diagnostiqué ?
Pour diagnostiquer un PPPD, les médecins réalisent une évaluation complète visant à comprendre la durée, la sévérité et l’impact des symptômes. Diverses méthodes sont utilisées au cours du processus diagnostique, qui comprend également l’exclusion d’autres pathologies.
Anamnèse :
- Moment d’apparition des vertiges
- Situations dans lesquelles les symptômes s’aggravent
- Facteurs qui soulagent les symptômes
Examen clinique :
- Évaluation de l’équilibre et de la coordination
- Analyse de la marche
- Examen neurologique
Tests vestibulaires :
- Tests d’équilibre
- Évaluations du système vestibulaire
- Analyse des mouvements oculaires
Évaluation psychologique :
- Symptômes d’anxiété
- Présence d’une dépression
- Niveau de stress
Exclusion d’autres pathologies :
- IRM cérébrale et scanner
- Analyses sanguines
- Évaluation d’autres troubles neurologiques ou de l’oreille interne
Les médecins combinent les résultats de ces méthodes pour confirmer le diagnostic de PPPD. Pour poser le diagnostic, il est pris en compte que les symptômes persistent depuis plus de trois mois, ne peuvent être expliqués par d’autres affections et affectent de manière significative la qualité de vie du patient. Une approche multidisciplinaire détaillée est également essentielle dans le processus diagnostique ; la combinaison des évaluations psychologiques et neurologiques est cruciale pour un diagnostic et un traitement corrects.
Quelles options de traitement sont disponibles pour le PPPD ?
Le traitement du PPPD repose généralement sur une combinaison de plusieurs méthodes. Ces approches, qui ciblent les aspects physiques, psychologiques et neurologiques, abordent différentes facettes du trouble et soutiennent un processus de rétablissement efficace.
Rééducation vestibulaire (VRT) :
- Entraînement à l’équilibre et au mouvement
- Exercices contrôlant les mouvements de la tête et des yeux
- Travail visant à réduire la sensibilité aux stimuli visuels
Thérapie cognitivo-comportementale (TCC) :
- Thérapie d’exposition
- Techniques cognitives visant à modifier les croyances négatives
- Stratégies de réduction de l’anxiété
Traitement médicamenteux :
Ces méthodes de traitement visent à soulager les symptômes du patient et à améliorer sa qualité de vie. Le processus thérapeutique est adapté aux besoins individuels. Une approche multimodale, qui prend en compte à la fois les plaintes physiques et les effets psychologiques, facilite un rétablissement plus rapide. En particulier dans les cas de symptômes de longue durée, les plans de traitement personnalisés développés par une équipe pluridisciplinaire augmentent les chances d’amélioration.
Comment le PPPD est-il différencié des autres troubles vestibulaires ?
Le PPPD est un trouble vestibulaire fonctionnel chronique caractérisé par des vertiges persistants et un déséquilibre, et il présente des caractéristiques distinctes par rapport aux autres troubles vestibulaires. Déterminer les différences – en particulier avec des affections telles que le vertige positionnel paroxystique bénin (VPPB) – est essentiel pour un diagnostic et un traitement corrects.
La différence fondamentale entre le PPPD et le VPPB est que le PPPD, en tant que trouble chronique, se manifeste par des symptômes continus et ne présente généralement pas de déclencheur positionnel, tandis que le VPPB est un trouble de courte durée déclenché par des mouvements spécifiques de la tête.
Quel est le pronostic pour les personnes atteintes de PPPD ?
Le PPPD peut être pris en charge et amélioré grâce à un diagnostic précis et un plan de traitement individualisé. Cependant, le pronostic peut varier en fonction de la sévérité des symptômes, des affections associées et de l’observance du traitement. Une approche multidisciplinaire joue un rôle important dans le processus thérapeutique.
Diagnostic et traitement précoces :
- Le début précoce du traitement accélère le processus de guérison.
État psychologique :
- La prise en charge des troubles associés tels que l’anxiété et la dépression soutient le traitement.
Méthodes de traitement :
- Rééducation vestibulaire,
- Thérapie cognitivo-comportementale,
- Traitement médicamenteux
- Participation du patient (prise régulière des médicaments, assiduité aux thérapies, attention aux changements de mode de vie)
Sévérité des symptômes :
- Des symptômes plus sévères peuvent nécessiter une durée de traitement plus longue.
Âge et état de santé général :
- Les personnes plus jeunes et en meilleur état de santé se rétablissent généralement plus rapidement.
Lorsque le processus thérapeutique est personnalisé, on observe une diminution significative des symptômes et une amélioration de la qualité de vie. Toutefois, les interruptions de traitement ou une faible observance peuvent entraîner une réapparition des symptômes. Pour améliorer le pronostic du PPPD, il est important que la personne prenne soin à la fois de sa santé physique et de sa santé émotionnelle. À long terme, le fait de privilégier la gestion du stress et de maintenir un mode de vie équilibré peut influencer positivement le processus de rétablissement.
Quel est le rôle de la rééducation vestibulaire dans le traitement du 3PD ?
La rééducation vestibulaire (VRT) soutient l’adaptation du cerveau aux déficits de traitement de la fonction vestibulaire dans le traitement du 3PD. Cette thérapie vise à renforcer la compensation centrale face aux stimuli sensoriels qui déclenchent les symptômes et est mise en œuvre au moyen d’exercices spécifiques.
- Exercices d’habituation :
Les patients sont régulièrement exposés à des mouvements ou à des stimuli visuels qui déclenchent les vertiges.
- Exercices de stabilisation du regard :
Le contrôle des mouvements oculaires lors des mouvements de la tête est amélioré, ce qui permet de maîtriser les vertiges provoqués par les changements de position brusques.
- Exercices d’entraînement à l’équilibre :
L’accent est mis sur l’amélioration du contrôle postural et de l’équilibre global.
Le succès de la VRT est lié à la capacité du cerveau à s’adapter aux signaux sensoriels anormaux. Les études montrent que cette thérapie a des effets positifs sur l’atténuation des vertiges, l’amélioration de la confiance en l’équilibre et l’augmentation de la capacité fonctionnelle. De plus, la combinaison de la VRT avec une thérapie cognitivo-comportementale (TCC) ou un traitement médicamenteux peut renforcer l’efficacité globale du traitement. Ces combinaisons sont utiles pour réduire la sévérité des symptômes et faciliter les activités quotidiennes.
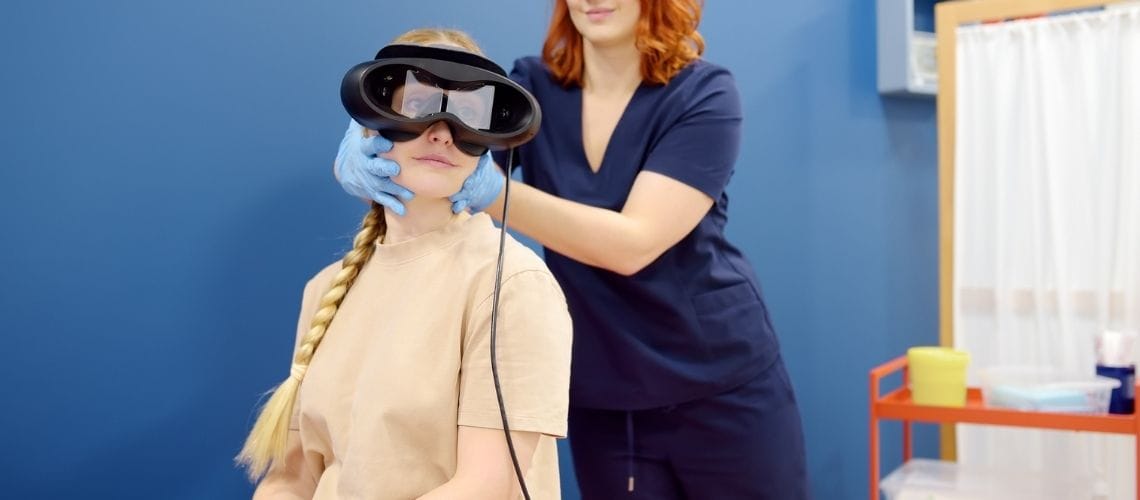
Comme les déclencheurs et les symptômes diffèrent d’un patient à l’autre, la VRT est adaptée aux besoins individuels. Cette approche personnalisée augmente la confiance du patient et son autonomie dans les activités quotidiennes. En outre, la VRT peut être complétée par de nouvelles méthodes thérapeutiques (par exemple, des applications de réalité virtuelle), ajoutant une dimension innovante au processus de traitement.
Comment la thérapie cognitivo-comportementale (TCC) agit-elle sur les symptômes du 3PD ?
La thérapie cognitivo-comportementale (TCC) aborde les composantes psychologiques des symptômes du 3PD dans le but d’améliorer la qualité de vie des patients. Elle propose des stratégies axées sur la modification des schémas de pensée négatifs liés aux vertiges et au déséquilibre, l’affrontement des situations déclenchantes et l’amélioration du fonctionnement au quotidien :
- Identifier et remettre en question les croyances déformées
- Restructuration cognitive pour réduire l’anxiété
- Exposition progressive aux situations évitées
- Engagement dans des activités favorisant la mobilité et l’interaction sociale
- Pratique des techniques de pleine conscience et de relaxation
La TCC peut également aider les patients à gérer leurs symptômes parallèlement à la rééducation vestibulaire. Cette combinaison augmente la confiance en l’équilibre tout en réduisant l’impact des facteurs cognitifs et émotionnels qui déclenchent les symptômes. De plus, l’approche individualisée de la TCC facilite la prise en compte des facteurs spécifiques qui déclenchent les symptômes chez chaque patient.
Au cœur des symptômes du 3PD se trouvent des irrégularités du système nerveux central. À cet égard, les traitements médicamenteux doivent être administrés de manière régulière. Avec un traitement suivi de façon constante et stable, ces médicaments peuvent être efficaces.
Dans le traitement du 3PD, le choix du médicament doit être effectué avec soin en fonction de la sévérité des symptômes du patient, des affections associées et de la tolérance individuelle. La posologie et la durée des médicaments utilisés pour aider les patients à reprendre leurs activités quotidiennes sont surveillées et ajustées par le médecin prescripteur.
Les changements de mode de vie peuvent-ils aider à gérer le 3PD ?
Les modifications du mode de vie jouent un rôle important dans la réduction et la gestion des symptômes du vertige postural-perceptif persistant (3PD). Diverses stratégies peuvent être mises en œuvre pour soutenir l’équilibre, réduire les facteurs de stress et améliorer la santé générale :
- Activité physique et exercice réguliers
- Techniques de gestion du stress
- Sommeil régulier et de qualité
- Habitudes alimentaires équilibrées
- Adaptations de l’environnement et contrôle des stimuli visuels
- Mise en place d’une routine et d’une structure quotidienne
- Utilisation des mécanismes de soutien social
Les activités physiques telles que le tai-chi, le yoga et les exercices d’équilibre comptent parmi les approches et disciplines variées pouvant désensibiliser le système vestibulaire et améliorer l’équilibre. Pour la gestion du stress, la méditation de pleine conscience et les techniques de respiration profonde sont des options efficaces. Prêter attention à l’hygiène du sommeil peut aider à prévenir les vertiges et les troubles de l’équilibre, et l’évitement de stimulants tels que la caféine et l’alcool est également important dans la régulation alimentaire.
Les adaptations de l’environnement – comme l’aménagement de contextes visuels complexes, la réduction du temps passé devant les écrans et l’assurance d’un éclairage suffisant et adapté – peuvent contribuer à éviter le déclenchement des symptômes. Le soutien social allège les charges émotionnelles et réduit le sentiment de solitude. Lorsque ces méthodes sont utilisées conjointement, la qualité de vie des patients atteints de 3PD peut s’améliorer de manière significative. En outre, des changements de mode de vie personnalisés donnent des résultats encore plus efficaces. Étant donné que chaque individu a des besoins uniques, il est recommandé que les modifications du mode de vie soient planifiées avec l’accompagnement d’un professionnel.
Quelles nouvelles thérapies sont à l’étude pour le traitement du 3PD ?
Ces dernières années, diverses nouvelles approches thérapeutiques ont été explorées en complément des méthodes traditionnelles pour le traitement du 3PD. Ces innovations visent à proposer des solutions plus efficaces et plus globales en ciblant la nature multifactorielle du trouble :
- Méthodes de neuromodulation
- Rééducation vestibulaire basée sur la réalité virtuelle
- Nouveaux agents pharmacologiques
- Thérapies complémentaires
- Plans de traitement personnalisés
La neuromodulation vise à soulager les symptômes par la stimulation électrique du système nerveux. En particulier, la stimulation du nerf vague (nVNS) est considérée comme une option prometteuse. De plus, la technologie de réalité virtuelle en rééducation vestibulaire cherche à améliorer les problèmes d’équilibre en exposant les patients à des mouvements et des déclencheurs visuels contrôlés dans un environnement régulé.
Parmi les innovations pharmacologiques, les inhibiteurs de la recapture de la sérotonine-noradrénaline (IRSN) et les médicaments ciblant le système GABA sont à l’étude. Ces nouvelles molécules ont le potentiel de constituer des alternatives lorsque les ISRS sont insuffisants. Dans les thérapies complémentaires, le yoga et les méthodes de réduction du stress basées sur la pleine conscience sont examinés pour leur capacité à réduire l’anxiété et à améliorer l’équilibre.
Les plans de traitement personnalisés permettent d’adapter les méthodes thérapeutiques aux symptômes et aux besoins individuels de chaque patient. Cette approche peut offrir des solutions plus efficaces pour la nature variable du 3PD, et la diversité des options thérapeutiques augmente les chances d’obtenir de meilleurs résultats.
Comment l’éducation thérapeutique du patient influence-t-elle l’issue du traitement du 3PD ?
L’éducation thérapeutique du patient est un élément essentiel qui soutient le processus de guérison dans le traitement du vertige postural-perceptif persistant (3PD). Grâce à l’éducation, les patients comprennent les causes sous-jacentes et les symptômes de leur trouble, ce qui leur permet de participer plus efficacement au traitement :
- Ils apprennent les mécanismes fondamentaux de l’affection.
- Ils comprennent la relation entre l’équilibre et les facteurs psychologiques.
- Ils développent des attentes réalistes en matière de guérison.
- Ils réduisent les peurs qui exacerbent les symptômes.
- Ils contrôlent les comportements d’évitement.
- Ils acquièrent la capacité d’interpréter correctement les sensations corporelles.
L’éducation augmente non seulement la participation au traitement, mais renforce également l’efficacité des méthodes thérapeutiques. Par exemple, les patients informés soutiennent la neuroplasticité en réalisant régulièrement les exercices de rééducation vestibulaire et appliquent les stratégies de coping apprises lors de la thérapie cognitivo-comportementale (TCC) pour atténuer les effets du stress et de l’anxiété dans la vie quotidienne.
En outre, l’éducation thérapeutique renforce la qualité de la communication entre les professionnels de santé et les patients. Un patient informé peut mieux exprimer ses symptômes et ses besoins, ce qui facilite l’élaboration de plans de traitement personnalisés. Une éducation efficace réduit l’incertitude, augmente la confiance dans le processus thérapeutique et favorise l’adhésion à long terme au traitement.

Dr. Audiologist Emel Uğur est née en 1982 à Çanakkale. Elle s’est spécialisée en audiologie pédiatrique, troubles otologiques et troubles du système vestibulaire, et a travaillé pendant 15 ans à l’Hôpital de Formation et de Recherche d’Istanbul. En 2015, elle a rejoint le Groupe de Santé Acıbadem. Elle travaille actuellement en tant qu’audiologiste à l’Hôpital Acıbadem Altunizade et exerce également comme membre du corps professoral et directrice de programme au sein du Programme d’Audiométrie de l’École Professionnelle des Services de Santé de l’Université Acıbadem.








Localisation de notre clinique à Istanbul